EFAS: Kosten dämpfen – Prämien entlasten!
Die «Einheitliche Finanzierung ambulanter und stationärer Leistungen» (EFAS) ist die wichtigste Reform unseres Gesundheitswesens
Es ist erstaunlich: Während die Krankenkassenprämien medial kaum präsenter sein könnten, finden zentrale Fragen der Finanzierung unseres Gesundheitswesens in der Öffentlichkeit kaum Aufmerksamkeit. Nur wenige Menschen dürften wissen, dass lediglich 37% unserer Gesundheitsversorgung über Prämien bezahlt werden. Noch weniger dürften wissen, dass dieser Anteil im Jahr 2000 erst 32% betragen hat. Der prämienfinanzierte Anteil unserer Gesundheitsversorgung ist also gewachsen. Das heisst: Die Prämien wären sogar gestiegen, wenn die Kosten konstant geblieben wären – wir sollten also nicht nur über Prämien sprechen, sondern auch über die Finanzierung.
Die Abkürzung EFAS [1] bezeichnet die «Einheitliche Finanzierung ambulanter und stationärer Leistungen». Vermutlich ist auch diese sperrige Bezeichnung daran schuld, dass kein öffentlicher Druck diese wichtige Reform vorantreibt. Hätte Ruth Humbel 2009 ihre parlamentarische Initiative programmatisch «Für ein Prämienentlastungsgesetz» genannt, würde diese wohl nicht seit über zehn Jahren im Parlament hin- und hergeschoben [2].
Umso wichtiger ist es, das enorme Potenzial von EFAS immer wieder zu erläutern. Gerade jetzt, wo das Parlament mit Budgets für die Patientenversorgung grossen Schaden verursachen könnte, gilt es aufzuzeigen, dass EFAS ein sehr grosses Kostendämpfungspotenzial im Gesundheitswesen realisieren könnte – mit Qualitätsgewinnen statt -einbussen.

Abbildung 1: Wer bezahlt wann wie viel? Kosten für das Einsetzen eines Herzschrittmachers.
Mit EFAS profitieren Prämienzahler von der Kostendämpfung durch «ambulant vor stationär»
EFAS kann ein Kernproblem unseres Gesundheitssystems lösen: Der Grundsatz «Ambulant vor stationär» spart insgesamt Geld – aber erhöht die Prämien. Dies liegt daran, dass die Kosten für stationäre medizinische Behandlungen heute zu 55% durch die Kantone und zu 45% durch die Krankenversicherungen gemeinsam getragen werden. Die ambulanten Kosten hingegen werden ausschliesslich, d.h. zu 100%, durch die Krankenversicherer und damit aus Prämiengeldern gedeckt. Wenn wir also immer mehr stationäre Behandlungen durch ambulante Behandlungen ersetzen, ist dies zwar insgesamt günstiger – wegen der unterschiedlichen Finanzierung müssen dann aber die Prämienzahlenden die ganze Rechnung allein bezahlen.
Wie günstigere Behandlungen die Prämien erhöhen können, lässt sich gut am Beispiel einer Herzschrittmacher-OP verdeutlichen. Diese kostet bei stationärer Durchführung 23 770 Franken, wovon 10 696 Franken aus Prämien bezahlt werden. Eine ambulante Durchführung ist mit 20 460 Franken über 3000 Franken günstiger – muss aber vollständig aus Prämiengeldern finanziert werden. Damit kostet die ambulante Behandlung, obwohl sie günstiger ist, fast 10 000 Franken mehr Prämiengelder als zuvor [3]. Sparen tut nur der Kanton.
Unser Finanzierungssystem führt also dazu, dass kostengünstigere ambulante Behandlungen Mehrkosten beim Prämienzahler verursachen können, weil der Finanzierungsanteil des Kantons entfällt. Wenn der Kostenvorteil einer ambulanten Durchführung nicht mindestens 55% beträgt, ist sie für die Prämienzahler teurer.
Die EFAS-Lösung ist denkbar einfach: Ambulante und stationäre Behandlungen sollen neu einheitlich finanziert werden. Die Finanzierungsanteile der Kantone und der Prämienzahler würden auf dem heutigen Niveau fixiert. Mit entsprechenden Kontrollmöglichkeiten der Kantone würden zukünftig über die Versicherer alle Rechnungen vollständig bezahlt – unabhängig vom Ort der Behandlung. So würden auch die Prämien durch mehr ambulante Behandlungen entlastet – und nicht zusätzlich belastet.
Mit EFAS wird das Verlagerungspotenzial in den ambulanten Bereich ausgeschöpft und brachliegendes Effizienzpotenzial realisiert
Eine solche einheitliche Finanzierung würde noch ein weiteres Problem beheben: Heute führen wir in der Schweiz viele Eingriffe stationär durch, obwohl sie ambulant erfolgen könnten. Damit bleibt ein Sparpotenzial von einer Milliarde Franken pro Jahr unausgeschöpft [4]. Abbildung 1 zeigt einen wichtigen Grund dafür: Wenn Sie ein Krankenversicherer wären, würden Sie Herzschrittmacher ambulant einsetzen wollen? Natürlich nicht, denn mit der kostengünstigeren ambulanten Behandlung entstünden Ihnen hohe Mehrkosten. Ein Versicherer, der konsequent auf kostengünstige ambulante Eingriffe setzt, riskiert seine Konkurrenzfähigkeit, weil er seine Prämien erhöhen müsste. Den Kostenvorteil hat ausschliesslich der Kanton, der seine Steuersubventionen einspart.
Dies erklärt auch, warum die Kantone seit 2017 mit Listen ambulant durchzuführender Operationen auf Symptombekämpfung setzen, statt mit EFAS das Grundproblem anzugehen. Listen zwingen die Akteure zur Verlagerung in den ambulanten Bereich, während die Einsparungen ausschliesslich bei den Kantonen bleiben. Dass «sich die Kantone auf Kosten der Prämienzahler gesund stossen» [5], zeigte auch eine Analyse des OBSAN zur Verlagerung sechs chirurgischer Leistungsgruppen (Abb. 2). Während für die Kantone ein «massgebliches Sparpotenzial» zwischen 4 und 16 Franken pro Einwohner besteht, sehen die Prämienzahler zumeist keinen Kostenvorteil und legen sogar bis zu 1.50 CHF drauf. Von den Listen profitieren also nur die Kantone, mit EFAS könnten Kantone und Prämienzahlende profitieren [6].
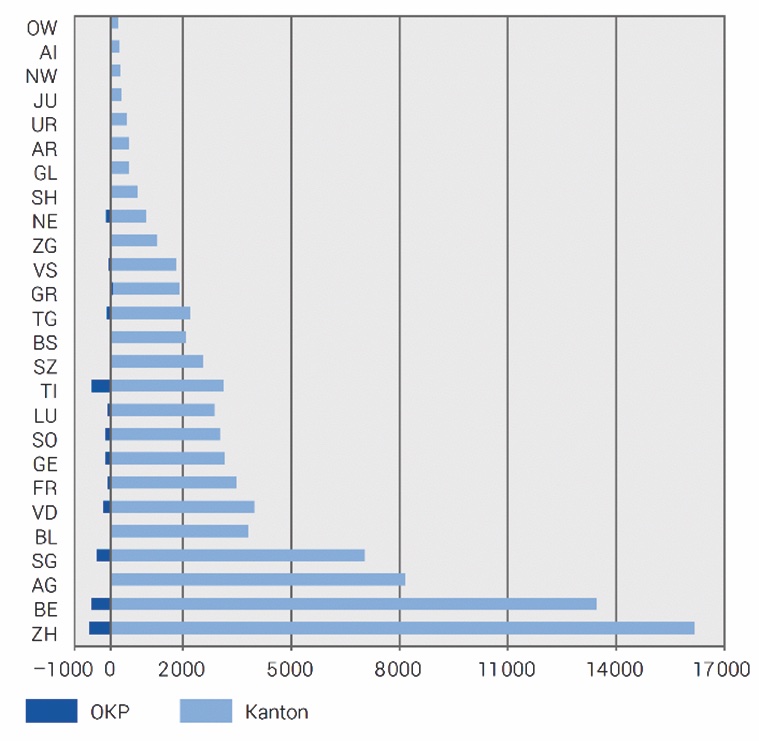
Abbildung 2: Sparpotenzial 2016 nach Kanton in tausend Franken für sechs Listen-Leistungsgruppen
EFAS fördert die integrierte Versorgung und gibt den Kostenvorteil an die Prämienzahler weiter
Der bedeutsamste Vorteil wäre aber, dass EFAS Kostendämpfung und Qualitätsentwicklung verbinden würde. Denn heute bremst unser Finanzierungssystem integrierte Versorgungsmodelle systematisch aus, obwohl sie durch eine bessere Versorgungsqualität die Kosten insbesondere bei chronischen Erkrankungen wie Diabetes, Herzleiden und Atemwegserkrankungen um bis zu über 1000 Franken pro Jahr und Person senken können [7]. Die Entwicklung integrierter Versorgungsmodelle ist heute für Versicherer unattraktiv, weil ihnen für die umfassende ambulante Betreuung in solchen Modellen Mehrkosten entstehen, die Einsparungen jedoch vor allem durch vermiedene Spitalaufenthalte und damit beim Kanton anfallen. Kurz: Der Versicherer investiert – der Kanton spart.
EFAS löst dieses Problem, weil beide Finanzierer gleichermassen an Investition und Kostenvorteil beteiligt wären. Dadurch könnten die Einsparungen auch mit Prämienrabatten an die Versicherten weitergegeben werden. Die Prämien der jeweiligen Versicherungsmodelle könnten um 6% reduziert werden, die heutigen Rabatte um 20% erhöht [8]. Da aktuell nicht-übertragbare Erkrankungen 80% der Gesundheitskosten generieren, hätte es grosse Auswirkungen, wenn integrierte Modelle durch Qualitäts- und Kostenvorteile vor allem für kränkere Versicherte attraktiver würden.
Nur mit EFAS kann der kostengünstige ambulante Bereich zukunftsfähig entwickelt werden
Last but not least stellt sich die Frage: Was passiert ohne EFAS? Durch die zunehmende Verlagerung in den ambulanten Bereich würde der Druck auf die Prämienzahlenden weiter steigen. Die Gesundheitsversorgung würde zunehmend aus den einkommensunabhängigen Prämien und weniger aus Steuermitteln finanziert, was soziale Probleme provoziert. Gleichzeitig würde – wie wir es aktuell bereits beobachten können – ausgerechnet der kostengünstige ambulante Bereich immer stärkerem Kostendruck ausgesetzt. Der kostengünstigste Versorgungssektor würde nicht weiterentwickelt, sondern kaputt gespart – während gleichzeitig Effizienzpotenziale nicht realisiert würden.
FAZIT: Wir brauchen EFAS, um die Prämien zu entlasten und die Kosten zu dämpfen – ohne Einbussen für die Patienten.
Die heutige unterschiedliche Finanzierung ambulanter und stationärer Leistungen bringt folgenreiche Fehlanreize und eine steigende Belastung des Prämienzahlers mit sich. EFAS könnte dies beheben und ein Kostendämpfungspotenzial von über drei Milliarden Franken im Jahr ohne Einbussen für den Patienten realisieren. Das Verlagerungspotenzial von stationär zu ambulant könnte ohne Prämienanstieg ausgeschöpft werden, und mehr integrierte Versorgung würde die Qualität fördern und Kosten reduzieren [9]. Mit EFAS könnte der ambulante Bereich zukunftsfähig weiterentwickelt werden und einen effizienten Ressourceneinsatz unterstützen – und Kantone und Prämienzahler würden von der Kostendämpfung profitieren.
Literatur
1 Weitere Informationen zu EFAS finden Sie auf https://www.pro-efas.ch/de/
Siehe parlamentarische Initiative 09.528 von 2009 «Finanzierung der Gesundheitsleistungen aus einer Hand. Einführung des Monismus»; URL: https://www.parlament.ch/de/ratsbetrieb/suche-curia-vista/geschaeft?AffairId=20090528
3 Beispiel aus einem NZZ-Gastkommentar von Thomas J. Grichting vom 2. Oktober 2018.
4 Pwc, 2016. Ambulant vor stationär. Oder wie sich eine Milliarde Franken jährlich einsparen lassen.
5 NZZ, 13. Mai 2019. Endlich ein gesundheitspolitischer Erfolg: Operationslisten entlasten die kantonalen Finanzen massiv. URL: https://www.nzz.ch/schweiz/operationslisten-kantone-sparen-200-millionen-bei-den-spitaelern-ld.1479824
6 Die Entwicklung der ambulanten Versorgung in den Kantonen. Analyse von sechs Gruppen chirurgischer Leistungen. Obsan Bulletin 1/2019.
7 Huber et al. (2016). International Journal of integrated care. 16(1);11:1–18.
8 Telser H, Meyer D. Kosteneinsparungen durch EFAS; Polynomics, 7. September 2018.
9 Klaus G; Helsana Standpunkt

Dr. med. Yvonne Gilli
Präsidentin der FMH

Dr. phil. Nora Wille
Dr. phil. Nora Wille ist Psychologin mit Masterabschlüssen in Public Health und Epidemiologie, arbeitet seit 2013 für die FMH und ist persönliche wissenschaftliche Mitarbeiterin der FMH-Präsidentin.


